W części pierwszej poznałeś Pana Ambrożego, który uległ ciężkiemu urazowi czaszkowo-mózgowemu. Pisałem o czterech parametrach, które wpływają na dostarczanie tlenu do mózgu, czyli saturacji, hemoglobinie, ciśnieniu tętniczym i ciśnieniu wewnątrzczaszkowym. W tym artykule skupię się na ostatnim z nich.
Dlaczego uraz powoduje wzrost ciśnienia w czaszce? Każdy uraz powoduje obrzęk i nie inaczej jest z mózgiem. Rosnąca objętość tkanki mózgowej w zamkniętej przestrzeni powoduje wzrost ciśnienia zgodnie z podstawowymi prawami fizyki. Czemu to takie groźne?
Bo obrzęknięta tkanka mózgowa zaczyna uciskać na kapilary utrudniając zarówno dostarczanie, jak i drenowanie krwi z mózgu. Niedokrwienie jeszcze bardziej uszkadza mózg, który jeszcze bardziej puchnie i błędne koło się zamyka. Czy mamy jakieś narzędzia, żeby ten destrukcyjny proces zatrzymać?
O najważniejszej rzeczy pisałem przy okazji opisywania postępowania przedszpitalnego jak i części pierwszej postępowania zaawansowanego. Dbanie o odpowiedni dowóz tlenu do mózgu (saturacja, ciśnienie, hemoglobina) zmniejszy uszkodzenie tkanek, zmniejszy obrzęk i zmniejszy ciśnienie wewnątrzczaszkowe. Co jednak, jeśli to nie wystarczy?
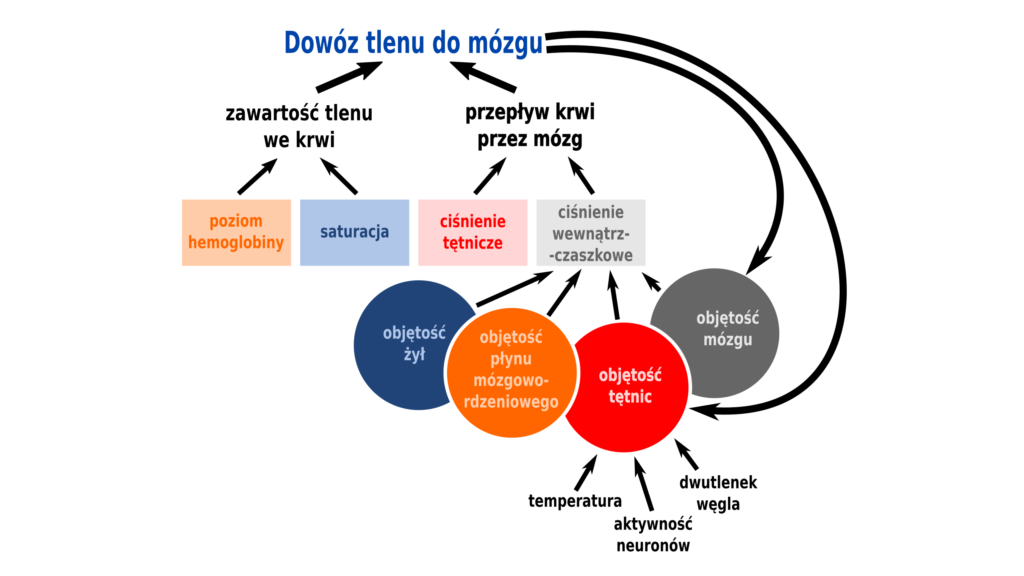
Wtedy musimy sobie odpowiedzieć, jakie elementy składają się na ciśnienie wewnątrzczaszkowe i spróbować na nie wpłynąć. Z pomocą przychodzi doktryna Monro-Kellie, która mówi, że czaszka to sztywne, zamknięte pudło w którym muszą zmieścić się cztery komponenty: tkanka mózgowa, płyn mózgowo-rdzeniowy, tętnice i żyły. Zmniejszając objętość trzech ostatnich zostawimy więcej miejsca na puchnięcie sponiewieranemu mózgowi. Możemy też spróbować zmniejszyć sam obrzęk, albo po prostu otworzyć to sztywne pudełko, ale o tych sposobach na koniec. Zacznijmy od żył.
Tradycyjnie uważa się, że zmniejszając ciśnienie żylne można zmniejszyć ciśnienie wewnątrzczaszkowe. Jak zmniejszyć ciśnienie żylne w żyłach głowy? Można na przykład podnieść tułów pacjenta do góry, upewnić się, że kołnierz ortopedyczny nie uciska szyi, czy zrezygnować z dodatniego ciśnienia końcowo-wydechowego podczas wentylacji mechanicznej. Problem w tym, że nie znalazłem żadnych dowodów na skuteczność takich interwencji. Jeśli masz jakieś przykłady na skuteczny wpływ na komponent żylny podczas redukcji ICP, napisz w komentarzu. A my tymczasem zajmijmy się dużo szerszym i istotniejszym tematem, czyli tętnicami.
O najważniejszych czynnikach wpływających na poszerzenie tętnic mózgowych już pisałem dwa razy. Tak, tak, znowu ciśnienie, saturacja i hemoglobina. Mózg nie tylko bardziej spuchnie z braku tlenu, ale też poszerzy tętnice mózgowe, próbując tego tlenu więcej uzyskać. Niski dowóz tlenu to jednak nie jedyny powód, dla którego tętnice mózgowe się poszerzają. Jest jeszcze tego tlenu zużycie. Czy możemy zmniejszyć zużycie tlenu przez mózg?
Jak najbardziej, poprzez zmniejszenie jego aktywności. A na zmniejszenie aktywności mózgu mamy co najmniej dwa sposoby.
Po pierwsze możemy zmniejszyć temperaturę mózgu. I faktycznie, przez lata hipotermia ogólna lub miejscowa była uznanym sposobem postępowania w ciężkim urazie czaszkowo-mózgowy. Problem jednak w tym, że brak silnych dowodów na skuteczność takiego postępowania. Obecnie hipotermia nie jest zalecana. Jest jednak jedna rzecz, która jest zalecana bardzo mocno.
Po prostu normotermia. Pacjenci z urazem głowy często gorączkują i skuteczna walka z tą gorączką jest ważnym elementem postępowania. Nie trzeba więc chłodzić, ale nie wolno też dać się mózgowi ugotować. Oprócz temperatury, jeszcze jeden czynnik wpływa na zużycie przez mózg tlenu.
Aktywność neuronów, a w hamowaniu tej jesteśmy akurat bardzo dobrzy. Od lat prucie pacjenta tiopentalem aż do wypłaszczenia EEG (czyli tzw. śpiączka barbituranowa) było jedną z popularnych metod postępowania. Ostatnio jednak ta metoda mocno wyszła z mody i jest zalecana tylko u pacjentów u których już naprawdę wszystko inne zawiodło.
Oprócz tlenu jest jeszcze jeden gaz, na który mózg zwraca baczną uwagę. Ten gaz to dwutlenek węgla. Tętnice mózgowe poszerzą się, jeśli wzrośnie poziom dwutlenku węgla. Dlaczego?
Dwutlenek węgla powinien być zabierany z tkanek przez sprawny układ krążenia, jeśli narasta, znaczy, że krążenie trzeba usprawnić. A nie ma za bardzo innej metody miejscowe usprawnienia krążenia, niż poszerzenie naczyń. Prawo to działa tak samo w każdej innej tkance i jest ważnym mechanizmem autoregulacji. Czy to znaczy, że zmniejszając ogólny poziom dwutlenku węgla w organizmie możemy obkurczyć tętnice mózgowe i zmniejszyć tym samym ciśnienie śródczaszkowe?
Tak. Im niższy poziom dwutlenku węgla, tym węższe tętnice mózgowe i niższe ciśnienie śródczaszkowe. Temat jest jednak bardziej skomplikowany, niż by się mogło wydawać.
To, że dwutlenek węgla należy utrzymywać w normie, nie ulega wątpliwości. Wysoki poziom CO2 poszerzy tętnice mózgowe, zwiększy ciśnienie wewnątrzczaszkowe i pogorszy rokowanie. Jeżeli pacjent jest niewydolny oddechowo i gromadzi dwutlenek węgla należy zwiększyć wentylację minutową, a więc głębokość i/lub częstość oddechów. Jak to zrobić?
Najbardziej oczywistym rozwiązaniem jest intubacja i wentylacja mechaniczna, ale ta opcja ma liczne zagrożenia, o czym pisałem w osobnym artykule na temat wad intubacji. W skrócie, jeśli zabierze się za to ktoś nieprawny i nieświadom ryzyka, może pacjentowi bardziej zaszkodzić niż pomóc. Czasami dużo prostsze działania jak poprawa pozycji głowy, czy rurka ustno-gardłowa radykalnie poprawiają warunki wentylacji. Tylko skąd mamy przed intubacją wiedzieć, że pacjent ma wysoki poziom dwutlenku węgla
Do pomiaru tlenu używamy z dużym powodzeniem pulsoksymetrii. Pomiar dwutlenku węgla jest bardziej wymagający. Żeby skutecznie użyć kapnometrii, musimy mieć szczelne połączenie z drogami oddechowymi, więc trzeba pacjenta zaintubować. Ewentualnie założyć maskę krtaniową, ale maska twarzowa odpada. Można i należy pacjentowi z urazem głowy zrobić gazometrię, ale jest to badanie jednorazowe, a nie ciągłe, więc do dynamicznego monitorowania się nie nadaje. Intubować więc, czy nie intubować?
To zależy. Jeśli masz pod ręką kapnograf a intubację zrobisz sprawnie, pacjent ma szansę odnieść z niej ogromną korzyść. Jeśli jednak intubowałeś raz na fantomie, kapnografu nie masz, a przy całej procedurze pacjent zaliczy najpierw hipotensję po lekach a następnie hipertensję po przedłużającej się intubacji, to może lepiej odstąp tę przyjemność komuś innemu. Komplikacji dwutlenkowych jednak nie koniec.
Skoro za wysoki dwutlenek rozszerza naczynia mózgowe, to taki poniżej normy powinien je porządnie obkurczyć, prawda? Czy możemy w takim razie przewentylować pacjenta z wysokim ciśnieniem śródczaszkowym i przez to poprawić wyniki leczenia? Nie do końca.
Fakt, hiperwentlacja skutkująca hipokapnią zmniejszy średnicę tętnic mózgowych, zmniejszając przez to ciśnienie śródczaszkowe, ale tylko na chwilę. Już po paru godzinach mózg przyzwyczai się do nowych warunków i ciśnienie wewnątrzczaszkowe ponownie wzrośnie. A jeśli będziesz chciał wrócić do normalnych poziomów dwutlenków to zaliczysz jeszcze większy wzrost ciśnienie w głowie „z odbicia”. Jest jednak sytuacja w której hiperwentylacja może się przydać.
Jeśli Twój pacjent gwałtownie się pogarsza, a chcesz, żeby dotrwał np. do zabiegu neurochirurgicznego to hiperwentylacja może mu to umożliwić. Jednym słowem, jeśli potrzebujesz obniżyć ciśnienie śródczaszkowe na krótko, hiperwentylacja Ci w tym pomoże.
Podsumowując, żeby utrzymać niższe ciśnienie śródczaszkowe przez niską średnicę naczyń mózgowych warto dbać o prawidłowe ciśnienie, saturację, hemoglobinę, temperaturę i poziom dwutlenku węgla. Hiperwentylację stosuj na krótko, a śpiączkę barbituranową w ostateczności.
No dobra, tylko, że dalej nie napisałem jak w ogóle zmierzyć ciśnienie wewnątrzczaszkowe. O tym, i o najbardziej zaawansowanych i kontrowersyjnych metodach jego obniżania w kolejnej części.